DESARROLLO
El transporte de los recién nacidos (RN) a centros con recursos adecuados para su atención y tratamiento ha reducido la mortalidad perinatal en los últimos tiempos.1
El proceso de evacuación aeromédica ha presentado avances significativos desde la segunda mitad del siglo XX, incrementándose a raíz de los conflictos armados.
El transporte aeromédico se inicia con la transferencia de víctimas del combate durante la guerra, desde el campo de batalla hacia los lugares de atención sanitaria. En 1864, en Ginebra se establece un acuerdo entre varias naciones europeas para reconocer la neutralidad de hospitales, enfermos y heridos, y nace la Cruz Roja Internacional como distintivo protector. En 1870, en la Guerra Franco-Prusiana comienza el transporte de heridos en globo aerostático, durante la Primera y Segunda Guerra Mundial se emplean las primeras aeronaves como ambulancia aérea.2,3
En Argentina, las organizaciones militares siempre han tenido sistemas de evacuación y atención de su personal, una necesidad crítica en tiempos de guerra. Por ello no llama la atención que la aviación del Ejército, aproximadamente en 1933, haya convertido en sanitario un Junkers K-43, que fue modificado para permitir acomodar tres camillas y un médico. El primer traslado aéreo sanitario se realiza en Misiones en 1936, mediante el Junkers K-43, primer avión sanitario de uso civil obtenido por colecta pública.
Sobre fines de 1955, se desató en el país una virulenta epidemia de poliomielitis, que produjo muchos muertos y exigió el traslado de pacientes. La Secretaría de Salud pública solicitó el apoyo de las Fuerzas Armadas, y la Fuerza Aérea, utilizando sus aviones C47 y Bristol, realizó diversos vuelos para trasladar pacientes y material sanitario, incluso a Uruguay.2
Actualmente, la aviación sanitaria Argentina, está claramente descentralizada, y sus principales actores son los vuelos realizados con aviones propios de cada provincia y también por empresas privadas especializadas contratadas por prepagas, mediante la salud pública o de manera particular abonada por el cliente.
Dentro del ámbito civil hay diferentes organizaciones, existe un listado de empresas autorizadas para transporte aéreo sanitario (TAS) del ámbito privado y público. Los operadores privados son empresas de vuelo tales como Aero Care, MD Fly, Baires Fly, Pacific Ocean, Aero Rutas, entre otras. También están los operadores gubernamentales tales como Aviación Civil Salta, Dirección Aeronáutica de Buenos Aires, entre otros.4
OPERACIONES AÉREAS SANITARIAS
Existen diferentes tipos de operaciones aéreas sanitarias. Por un lado, las destinadas al traslado de personas tales como CASEVAC, (casualty evacuation: evacuación de víctimas) y MEDEVAC (medical evacuation = evacuación médica).
El traslado CASEVAC, también denominado Evacuación Sanitaria (ES) es un tipo de trasporte primario, donde se traslada a la persona herida que no recibió asistencia médica previa. Generalmente es desde el lugar de accidente hacia un centro de atención médica cercano. Suele realizarse con aeronaves de ala rotatoria como los helicópteros ya que pueden despegar y aterrizar en lugares confinados; esta aeronave puede o no estar habilitada para tal fin y puede o no estar medicalizada. El objetivo es evacuar al herido y proveer asistencia médica inmediata.5
En cambio, en el MEDEVAC, también denominado servicio de transporte aéreo sanitario (STAS) es el tipo de traslado secundario, ya que el paciente tiene asistencia médica previa, se realiza desde un centro de menor a otro de mayor complejidad con aeronaves habilitadas para tal fin, con equipo médico aeroevacuador especializados.
El transporte aeromédico en aviones comerciales puede realizarse configurando parte de la aeronave en modo MEDEVAC o también a través de una escolta médica, donde pacientes de mediana a baja complejidad se trasladan acompañados por un médico o enfermero aeroevacuador durante toda la operación del traslado y proveerle asistencia en caso de que lo requiera.
La elección del transporte se realiza teniendo en cuenta los requerimientos del paciente, la distancia y los factores logísticos basados principalmente en el costo-beneficio del traslado.
Las recomendaciones de transporte según la distancia son a menos de 150 km, traslado en ambulancia o helicóptero sanitario, entre 150 a 300 km, helicóptero sanitario, y en distancia mayores a 300 km, avión sanitario o comercial configurado para tal fin.
Sin o embargo, la falta de presupuesto o de disponibilidad de vehículos, hace que esta recomendación no se cumpla.6
El traslado en avión sanitario tiene ventajas. Es rápido para distancias largas, tiene la capacidad de volar por encima de zonas de mal tiempo, y capacidad de presurización de la cabina favoreciendo el confort del paciente.
Tiene la desventaja que requiere múltiples transferencias del paciente (hospital-aeropuerto-vuelo-aeropuerto-hospital), alto costo de operación y sujeto a limitaciones geográficas y climáticas. Los estresores de vuelo pueden modificar la fisiología del paciente en la altura.7
El equipo de traslado aéreo está conformado por médicos y personal de enfermería, todos especializados en medicina aeronáutica; dicha capacitación se realiza en el Instituto Nacional de Medicina Aeronáutica y Espacial (INMAE). Además deben tener experiencia en el tipo de paciente a trasladar. Quienes realizan esta actividad deben gozar de buena salud y tener la Certificación Medica Aeronáutica (CMA) vigente. Es un apto psicofísico que se realiza en un centro médico aeronáutico examinador o mediante un médico aeronáutico examinador (AME) e implica un chequeo médico completo con una vigencia de 3 años.
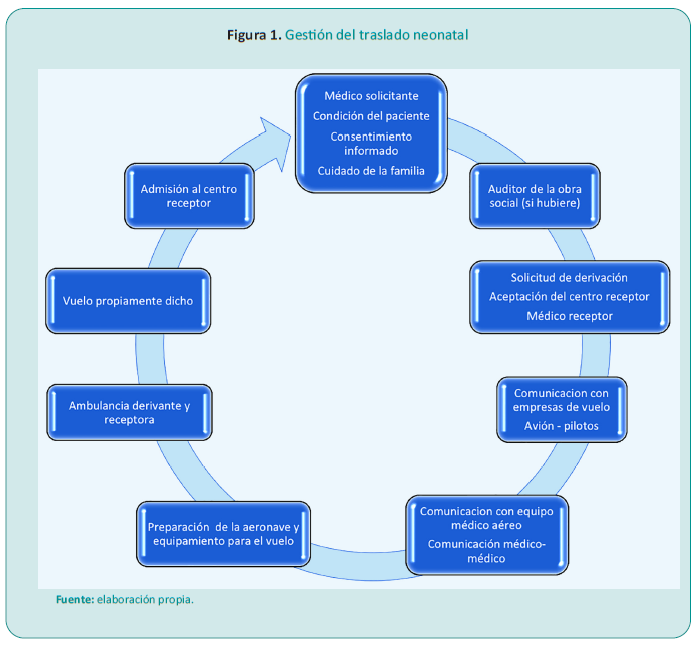
En todos los tiempos, el TAS involucró e involucra recursos tecnológicos, materiales y humanos que deben funcionar armónicamente para realizar el transporte con éxito. La organización de procesos estandarizados y factores humanos están dirigidos a realizar un traslado seguro.
El Crew Resourse Management (CRM), en cualquiera de sus generaciones, es un modelo de instrucción que busca el uso óptimo de todos los recursos disponibles, personas, equipos y procedimientos, con el objetivo de lograr eficacia y seguridad en las operaciones durante el vuelo. En la actualidad busca posponer y desarmar el impacto de los errores.
La Asociación Civil de Aviación Internacional (OACI) define a los factores humanos como las características físicas, psicológicas y sociales que afectan la interacción humana con las personas en sus situaciones de vida y trabajo, a su relación con las máquinas, con los procedimientos y con los ambientes que les rodean, y se refieren también a sus relaciones con los demás. Busca la mejor gestión de los recursos disponibles, tener un objetivo común en función de la seguridad operacional, aeronáutica y médica, donde la comunicación, la armonía en cabina y la toma de decisiones juegan un rol esencial para que la misión sea un éxito.
FISIOLOGÍA DE VUELO, EL SER HUMANO Y SU ADAPTACIÓN A LA ALTURA
Para comprender los cambios que se producen en el RN, al realizar su traslado por vía aérea, es necesario conocer algunos principios físicos. La atmósfera, es una masa que rodea la tierra constituida por varios gases en proporción. El 21 % está compuesta por oxígeno, el 78 % por nitrógeno, y el 1% por dióxido de carbono, además de vapor de agua y otros gases. La presión atmosférica está dada por el peso del aire por encima de la superficie terrestre, afectada por la fuerza de gravedad de esta.8
Los valores estándares de la atmósfera a nivel del mar son de 15 ºC de temperatura, 760 mmHg de presión o 29,92” de columna de mercurio, 1013,25 Mb/cm3 y el descenso de temperatura es de 2 ºC por cada 1000 pies de altura. La atmosfera protege la tierra contra los rayos ultravioletas (UV), los rayos cósmicos y meteoritos y las variaciones térmicas, y provee lluvia. Está compuesta por varias capas gaseosas. La primera capa es la tropósfera donde se lleva a cabo la actividad aeronáutica; abarca desde 0-11 km, donde el espesor varía de acuerdo con la temperatura, humedad y también la ubicación, siendo menor en los polos. En esta capa atmosférica es donde se llevan a cabo los fenómenos meteorológicos.
La fisiología humana se ve alterada con la altura debido a cambios del ambiente. Existen diferentes leyes de gases que se comportan siguiendo principios físicos constantes; básicamente explican que a mayor altura hay menor presión atmosférica (menos mmHg). Al haber menor masa de aire, los gases se expanden, duplican su tamaño, pero se mantienen constantes las presiones parciales como la proporción de oxígeno al 21 %, nitrógeno al 78 % y otros gases al 1 %.8
La hipoxia es la disminución del oxígeno disponible para las células del cuerpo; se producen alteraciones de su funcionamiento normal, que lleva a fallas sistémicas y por consiguiente a la muerte. Es uno de los factores más importantes, ya que la presión parcial de oxígeno (PaO2) disminuye con la altura (en mmHg). Por tal motivo la cabina del avión tiene un sistema de presurización donde mantiene una presión atmosférica constante (presión de cabina a 8000 pies aproximadamente, varía en cada aeronave) y segura, donde el organismo puede adaptarse sin mayor complejidad. Además, el ser humano tiene mecanismos para compensar una ligera hipoxia mediante el aumento de la frecuencia cardiaca y respiratoria e incorporando un excedente de glóbulos rojos a la circulación.
En resumen, los efectos de la altitud sobre el paciente más importantes que se deben tener en cuenta son:
• La reducción de la presión barométrica (ley de Dalton) y, por lo tanto, de la presión alveolar de oxígeno. Esto implica que, con una misma fracción inspiratoria de oxígeno, la presión parcial de oxígeno será menor y, por lo tanto, habrá menos cantidad de oxígeno alveolar. Representa un riesgo para los pacientes con enfermedad respiratoria grave y en aquellos en que esté limitado el transporte de oxígeno, hipertensión pulmonar o cardiopatías congénitas cianóticas que requieren PaO2 alta previamente al traslado.
• La expansión del aire (ley de Boyle). Esto implica que, en RN con fuga aérea o dilatación/obstrucción de asas, aumenta el riesgo de escape aéreo o de mayor dilatación/perforación intestinal como en pacientes con neumotórax, neumomediastino, perforación intestinal, hernia diafragmática congénita, gastrosquisis, atresia esofágica, obstrucción intestinal, entre otros.1