Cuidados de enfermería para la promoción y protección del sueño en neonatos pretérmino: el impacto positivo de la observación
Esp. Bernardo Antonio Llanqueleo1
RESUMEN
El cuidado del sueño de los recién nacidos pretérmino en la unidad de cuidados intensivos neonatales (UCIN) es un tema de suma importancia. Considerarlo implica poner en valor todas aquellas intervenciones que tendrán un impacto en este, evitando así futuros daños. El sueño se constituye como un estado reparador y propicio para el neurodesarrollo; solo es posible sostenerlo si se lo identifica, se promueve su inducción, se mantienen sus tiempos óptimos y se protegen sus interrupciones. Los cuidados de enfermería son la respuesta de su preservación y es imperioso fortalecer a estos profesionales en su priorización e intervención.
La omisión de estos cuidados diariamente es, en muchos casos, el producto de un ambiente intervencionista e intensivista donde el soporte vital es la única prioridad. Es por ello, que este artículo tiene como objetivo poner en estado de situación la promoción y protección del sueño de recién nacidos pretérmino hospitalizados, a través de una revisión de artículos y publicaciones de los últimos años, para resignificar y actualizar los conocimientos de enfermería.
A su vez, se presenta una secuencia orientadora basada en el proceso de atención de enfermería (PAE) como método de intervención, contemplando específicamente una evaluación previa a la manipulación del neonato a través de la observación con o sin escalas, el planteamiento de objetivos, intervenciones neuroprotectoras, para luego dar paso a los cuidados generales, según cada realidad y contexto, incluyendo a la familia y su educación para finalizar con una evaluación de resultados.
Es una guía de orientación simple que intenta conducir y priorizar el impacto positivo de la observación del comportamiento por parte del cuidador hacia manipulaciones oportunas y de calidad, considerando siempre situaciones en las que la urgencia y la emergencia no son una prioridad.
Palabras clave: atención de enfermería, promoción de la salud, factores protectores, sueño, recién nacido prematuro.
ABSTRACT
Sleep care for premature newborns in the neonatal intensive care unit (NICU) is a very important issue. Considering it implies valuing all those interventions that will have an impact on it, thus avoiding future damage.
Sleep is a restorative state that is conducive to neurodevelopment; it is only possible to sustain it by identifying it, promoting its induction, maintaining its optimal times and protecting its interruptions.
Nursing care is the answer to its preservation and it is imperative to strengthen these professionals in their prioritization and intervention. The omission of this care on a daily basis is, in many cases, the product of an interventionist and intensivist environment where life support is the only priority.
For this reason, the objective of this article is to present the promotion and protection of sleep in hospitalized preterm newborns, through a review of articles and publications from recent years, to redefine and update nursing knowledge. In turn, a guiding sequence based on the nursing care process (NCP) is presented as an intervention method, specifically considering an assessment prior to handling the newborn through observation with or without scales, the statement of objectives, neuroprotective interventions and then giving way to general care, according to each reality and context, including the family and their education, ending with an evaluation of results. It is a simple orientation guide that attempts to lead and prioritize the positive impact of the caregiver’s observation of behavior, towards timely and quality manipulations, always considering situations in which urgency and emergency are not a priority.
Keywords: nursing care; health promotion; protective factors; sleep; infant, premature.
RESUMO
O cuidado do sono de recém-nascidos prematuros na unidade de terapia intensiva neonatal (UTIN) é um tema de extrema importância. Considerar isso implica valorizar todas as intervenções que terão impacto sobre ele, evitando assim danos futuros. O sono é um estado restaurador que favorece o neurodesenvolvimento; Ela só pode ser sustentada se for identificada, sua indução for promovida, seus tempos ótimos forem mantidos e suas interrupções forem protegidas. O cuidado de enfermagem é a resposta para sua preservação e é imperativo fortalecer esses profissionais em sua priorização e intervenção.
A omissão desses cuidados no dia a dia é, em muitos casos, produto de um ambiente intervencionista e de terapia intensiva, onde o suporte de vida é a única prioridade. Este artigo tem como objetivo fornecer uma visão geral sobre a promoção e proteção do sono de recém-nascidos prematuros hospitalizados por meio de uma revisão de artigos e publicações dos últimos anos, a fim de redefinir e atualizar o conhecimento de enfermagem.
Por sua vez, é apresentada uma sequência norteadora baseada no processo de cuidado de enfermagem (PCE) como método de intervenção, considerando especificamente uma avaliação pré-manuseio do recém-nascido por meio da observação com ou sem escalas, a formulação de objetivos, intervenções neuroprotetoras, para depois dar lugar aos cuidados gerais, de acordo com cada realidade e contexto, incluindo a família e sua educação para finalizar com uma avaliação de resultados. É um guia de orientação simples que tenta direcionar e priorizar o impacto positivo da observação comportamental do cuidador para manipulações oportunas e de qualidade, sempre considerando situações em que urgência e emergência não são prioridades.
Palavras-chave: cuidados de enfermagem, promoção da saúde, fatores de proteção, sono, necém-nascido prematuro.
doi: https://doi.org/10.61481/Rev.enferm.neonatal.n47.03
Cómo citar: Llanqueleo BA. Cuidados de enfermería para la promoción y protección del sueño en neonatos pretérmino: el impacto positivo de la observación. Rev Enferm Neonatal. Abril 2025;47:29-37.
Desarrollo
A nivel mundial, cada año nacen 15 millones de neonatos antes de tiempo; uno de cada diez nace prematuramente, lo cual generará un impacto en su desarrollo y sus familias. Se sabe que muchos enfrentarán una vida de discapacidad, incluyendo problemas motrices, de aprendizaje, visuales y auditivos. La mayor parte de estas alteraciones están relacionadas con los cuidados que se les proporcionan tras el nacimiento. La tasa de sobrevivientes prematuros aumenta continuamente, y los factores adicionales correlacionados con el deterioro del desarrollo neurológico, especialmente los factores modificables, son de gran importancia clínica, siendo el estado de sueño uno de ellos.
Si bien, es amplio el impacto del ambiente y las intervenciones que se tienen sobre los diferentes sistemas inmaduros de los prematuros, se considera de suma importancia focalizarlos en el sistema nervioso y su neurodesarrollo, neuroprotección y neuroplasticidad. La neuroprotección es definida como las estrategias capaces de prevenir la muerte de las células neuronales, mientras que la neuroplasticidad es la capacidad del cerebro de realizar modificaciones en el corto y mediano plazo en el número y fortaleza de las conexiones neuronales sinápticas, en respuesta al ingreso de estímulos asociados a la actividad y la experiencia.1
Colombo y De Bon afirman que la maduración de las habilidades del recién nacido prematuro, según el tiempo y la calidad, está influenciada por diversos elementos como el entorno de cuidado, la organización de la asistencia diaria, la relación con sus padres, y las experiencias sensoriales y motoras.2 De acuerdo con la extensión de los periodos que pasarán en la UCIN, que dependerán en parte de la edad gestacional, mayor será la exposición a un medio muy diferente del útero materno. La razón es que este incluye estadios de exposición a la luz, ruidos ambientales y situaciones de dolor y estrés por las intervenciones que se les llevan a cabo. Es así que, se considera que el patrón del sueño también se verá alterado.
El sueño se define como un estado de conducta reversible en la que se produce una desconexión con el entorno, el cual sufre cambios progresivos entre la vida intrauterina y extrauterina, dependiendo de la edad gestacional.3 Es una necesidad humana crucial para la maduración cerebral, la memoria, la secreción de hormonas, el almacenamiento de energía y la recuperación de enfermedades.4
En el recién nacido (RN) existen tres estados de sueño definidos: sueño tranquilo, sueño activo y sueño indeterminado. Si bien se pueden identificar con mayor precisión desde las 30-32 semanas de edad gestacional, las facetas conductuales de estos estados han sido reevaluadas en diferentes edades gestacionales que van desde las 23 a las 37 semanas, con resultados positivos.5
El sueño activo, también llamado sueño irregular, se caracteriza por ojos cerrados con fase de movimiento ocular rápido (REM), frecuencia cardiaca y respiratoria irregular, movimientos esporádicos de bajo tono muscular, manos abiertas y dedos notoriamente extendidos, comportamientos como hipo, bostezos, nerviosismo, ceños fruncidos o muecas, quejas o llantos breves y sonrisas.
El sueño tranquilo o sueño regular se caracteriza por ojos cerrados sin movimientos oculares, frecuencia cardiaca regular, sin movimientos corporales y respiración regular y relativamente lenta. Además, las manos en puño pueden implicar una cierta actividad motora, pero se limita a sobresaltos, suspiros, sollozos u otras descargas breves.
El sueño intermedio, o somnolencia, se caracteriza por apariencia de somnolencia, frecuencia cardiaca y respiración irregular, ojos intermitentes abiertos-cerrados, mirada apagada, párpados pesados, parpadeo frecuente con movimientos suaves y escasos que van disminuyendo.
Los recién nacidos pretérmino pueden dormir hasta 18 horas. La duración de su ciclo de sueño es de aproximadamente 40 minutos a las 27-30 semanas de edad gestacional (EG), 45 minutos a las 31-34 semanas de EG y 50-70 minutos a las 35-40 semanas. Respetar el sueño y su arquitectura es una medida de neuroprotección que los profesionales de la salud deben considerar.6
Se han utilizado varios métodos para evaluar el sueño y la vigilia de un neonato. El electrocardiograma (ECG) se considera el más preciso. También se utiliza la actigrafía y la observación conductual directa. Esta última ha demostrado un alto grado de concordancia, que permite al personal de enfermería una herramienta de calificación confiable de los estados de sueño y vigilia. La evaluación cuidadosa de los estados de sueño-vigilia, a través de la observación, permite comprender las necesidades fisiológicas de los neonatos y ajustar el momento de su atención en respuestas a ellas.
En la estandarización de las evaluaciones de conducta de los neonatos, se contemplan cuatro sistemas de puntuación que pueden usarse para la observación conductual de los estados de sueño y vigilia. Estos son definidos por Brazelton, Als, Anderson y Thoman.4
El sistema más conocido es la escala de evaluación del comportamiento neonatal (NBAS por las siglas de Newborn Behavioral Assessment Scale). Definido por Brazelton en 1973, incluye seis estados para neonatos entre 36 y 44 semanas de edad gestacional postnatal. Se pueden diferenciar tres estados del sueño: sueño profundo, sueño ligero y somnolencia, y tres estados de vigilia: alerta tranquila, alerta activa y llanto. El propósito de la NBAS es evaluar la individualidad del neonato dentro del contexto de su interacción con el examinador, proporcionando un perfil sobre la capacidad del neonato para responder y adoptarse a su entorno. El examinador debe aprender a ser sensible al momento de aplicar los estímulos para lograr mayores respuestas del neonato. Las conductas se deben observar durante 2 minutos y calificar los estados de sueño y vigilia, identificando el que mayor predomina. Es de fácil aprendizaje al incluir solo seis estados y la diferencia entre ellos se distinguen fácilmente.
En la evaluación del comportamiento de los neonatos prematuros (APIB, por sus siglas en ingles The Assessment of Preterm Infants’ Behavior) se describen las conductas a través de 13 estados que van desde sueño muy profundo al llanto vigoroso.

Tales estados proporcionan estos parámetros para capturar las variaciones y patrones únicos en los estados de sueño y vigilia en recién nacidos maduros y de alto riesgo.
En similitud, se encuentra la escala de estado de comportamiento de Anderson (ABSS, por sus siglas en inglés The Anderson Behavioral State Scale). Es un sistema de puntuación que comprende 12 estados de sueño que van desde sueño muy tranquilo al llanto fuerte.
Por último, se encuentra el sistema de puntuación de Thoman, que puede usarse en grupos diferentes de neonatos, incluso aquellos nacidos a término, los neonatos de alto riesgo, prematuros y los mayores de un mes. Durante la observación, los estados de sueño y vigilia se puntúan cada 10 segundos y se calcula el porcentaje del tiempo de observación en cada estado. Estos van desde el sueño tranquilo al llanto.
Un enfoque individualizado y centrado en la familia, refiere que cada paciente posee una particularidad y necesidades específicas. A partir de esta, es que se enfoca el cuidado, que no debe desentender el núcleo familiar como parte este proceso. Dentro de esta visión, disminuir los eventos ambientales estresantes y promover el bienestar armonioso mejorará el patrón periódico de sueño-vigilia.
Se conoce que los estímulos frecuentes conmutan el ciclo del sueño. Numerosos estudios indican que existe un promedio de 132 a 234 interrupciones del sueño de un RN en la UCIN.7 Entre ellas, de 43 a 51 interrupciones de atención nocturna por paciente-noche8 y de 5 a 15 procedimientos clínicos dolorosos por día.9 En cuanto a estímulos táctiles, recibe entre 100 y 120, lo que implicaría una estimulación cada 10 o 15 minutos diarios.10 Se sugiere que los procedimientos y exámenes se realicen aproximadamente 90 minutos después de la última manipulación y el Método de Madre Canguro debe durar al menos 60 o 90 minutos, en consideración de la labilidad e inestabilidad del neonato.11
Ante ello, se debe ser consciente que dormir en los primeros años de vida es esencial para el desarrollo funcional adecuado del cerebro, para que se integre y procese información a través de la conectividad cerebral funcional.12 Este proceso puede verse afectado en nacidos prematuros dentro de la UCIN, donde las condiciones ambientales interfieren en el sueño y su impacto será más grande. Respetar el patrón correcto de sueño y vigilia es un factor clave para el desarrollo cerebral, y puede tener impactos significativos en el crecimiento y desarrollo. Si bien no hay estudios específicos que demuestren el impacto de ello y sus implicancias, sí se conoce que colabora en la función de la plasticidad neuronal y desarrollo del cerebro.4 La privación del sueño reduce la plasticidad cerebral, la capacidad de modificar su estructura y función en respuesta a cambios y necesidades ambientales.11 La deprivación del sueño, en estudios realizados en unidades de terapias intensivas de adultos, se asoció a alteraciones de la función inmune, metabólica, cardiovascular y músculo-esqueléticas asociadas al estrés alostático y fisiológico.9
Kim S. Chae SM. demostraron que los cuidados omitidos de enfermería en la UCIN más frecuentes, son los de brindar atención al desarrollo del recién nacido. Entre ellos, el de brindar cuidados que dependen del estado de sueño-vigilia del neonato. Se conoce que esta omisión depende de factores como la dotación del personal y el tiempo dedicado a una sola tarea, que significa destinar menos tiempo a otras. Asimismo, a factores tales como priorizar la atención directa y la atención relacionada a la seguridad sobre tareas menos urgentes. 13 Es importante abordar la protección y promoción de sueño, poder dar intervenciones oportunas que generen un impacto positivo al sistema neurológico en desarrollo de los neonatos hospitalizados.
En relación con el conocimiento y el grado de importancia sobre proteger y promover el sueño por parte de los profesionales que trabajan en la UCIN, estudios demuestran poco conocimiento sobre la fisiología del sueño. Aun así, los profesionales lo tienen en cuenta a la hora de sus prácticas y asocian su importancia al desarrollo, al sistema inmunitario, a la recuperación, al desarrollo del cerebro y la digestión. Aquí se destaca que los enfermeros y enfermeras son quienes más hablan sobre el sueño en los pases de guardia a diferencia de otros profesionales. En relación con los padres, otro estudio menciona que estos tienen un similar conocimiento sobre el sueño como los profesionales de la salud.14
Con base en ello, capacitar al personal es una de las estrategias primordiales para que sus intervenciones sean oportunas y pertinentes a la neuroprotección, como así también para que ellos puedan capacitar a los padres en el reconocimiento del sueño y de la vigilia del neonato, para crear un cuidado integrador que garantice la continuidad de este cuidado.
Los cuidadores en la UCIN pueden promover un ciclo normal de sueño-vigilia. Así, influir en la estructura y función del cerebro, protegiendo al neonato de una estimulación sensorial anormal, brindándole experiencias positivas para el neurodesarrollo y alentando a los padres a una relación física y emocional con su hijo.11 La enfermería cumple un rol primordial en estos cuidados con base en la implementación de estrategias que protejan y promuevan el sueño de esta población vulnerable, debiendo poseer conocimientos profundos sobre el sueño, permitiendo la identificación y aplicación de estrategias eficaces para su promoción y protección.7
Calciolari et al. refieren que la evaluación del estado del neonato previa a la atención que no es de emergencia, permite a los cuidadores minimizar la interrupción del sueño.11 Los procedimientos clínicos y de enfermería deben equilibrarse con las necesidades de este y de su familia, siempre considerando una política de manejo minino, especialmente en periodos de alta inestabilidad, como sucede en los primeros días, y en aquellos muy prematuros. Permitir dormir 90 minutos, aumenta la oportunidad de tener un sueño ciclado.11
La asistencia debe ser agrupada e individualizada, basada en la observación del comportamiento, dando la oportunidad a los neonatos de tener al menos periodos de descanso de una hora después de la atención y la alimentación. El contacto piel a piel (CoPAP), la posición decúbito ventral o lateralizado, cuando se encuentre monitorizado y en fase crítica, junto con la promoción de dormir decúbito supino antes del alta suelen ser las más favorecedoras del sueño en recién nacidos prematuros.
La lactancia materna es un hecho de gran importancia, ya que tiene un efecto positivo en los ciclos de sueño del neonato.
Aquellos que se alimentan con leche materna han mostrado una mayor eficiencia del sueño en comparación con sus pares alimentados con fórmula. La leche extraída por la noche debe administrarse la noche posterior, por el carácter cíclico de la secreción hormonal de triptófano y melatonina. Se presume así que la leche humana promueve el desarrollo del ciclo circadiano.11,15
Estos autores también expresan que el uno de los factores que influye negativamente sobre los estados de sueño es el dolor. Para tratar el dolor agudo, farmacológicamente se debe priorizar la morfina antes que el fentanilo, en las dosis más bajas que se sepa que es eficaz, monitorizando el dolor mediante escalas de puntuación, y aumentar el uso de medidas no farmacológicas. Entre estas, se puede mencionar el contacto piel a piel, el método canguro, arropar con flexión facilitada y administrar sacarosa, para promover el sueño y la calma, por parte de los profesionales y los padres. También sugieren que se debe evaluar el riesgo-beneficio en el uso de medicamentos tales como fentanilo, cafeína, teofilina, esteroides y antinflamatorios no esteroides como, la indometacina y el ibuprofeno, ya que afectan el ciclo del sueño del recién nacido.11
En revisiones bibliográficas previas se plantea el agrupamiento de estrategias eficaces en la protección y promoción en contexto de la UCIN. Estas se pueden clasificar en intervenciones ambientales para la protección del sueño: disminución del ruido, disminución de la luminosidad, respeto por los ciclos sueño-vigilia, concentrar las manipulaciones, modulación del estado del RN y cuartos privados. Las estrategias para disminuir la exposición del neonato al ruido y a la intensidad excesiva de la luz deben implementarse primero mediante una evaluación del sonido y la luz.
El ruido en la sala de cuidados intensivos debe mantenerse al mínimo absoluto; monitores, alarmas y voces del personal deben tener el menor volumen posible. La exposición a luz ambiental debe considerarse con relación a la edad posterior a la concepción del neonato. Para neonatos prematuros más pequeños, se debe preferir un ambiente oscuro, mientras se debe proporcionar iluminación cíclica después de las 32 semanas de gestación.
Siempre es útil el uso de cobertores sobre las incubadoras, en primer lugar, para evitar la luz directa y los cambios bruscos de intensidad lumínica. Las intervenciones sensoriales para la promoción del sueño son alternancia cíclica de la luz, contención a través de nido, contención con sábana, contención manual o tono positivo, succión no nutritiva, y el tono humano suave. La maniobra de calma motora o contacto quieto, que consiste en colocar la mano quieta, no dominante del cuidador sobre el dorso del neonato y la mano dominante sobre el pecho y abdomen unos minutos, parece ser también efectiva. El método madre canguro, masajes, estímulos auditivos tranquilos, decúbito prono o lateral y el uso de colchón modelador de viscoelástica que mantiene la posición estable del neonato en el tiempo, también modelan el sueño.
Otra revisión bibliográfica permitió agrupar los cuidados en tres categorías de intervenciones: gestión ambiental, técnicas de relajación y posicionamiento terapéutico.8 La gestión del entorno implica reducir la intensidad de la luz y el sonido. Las técnicas de relajación plantean masajes pediátricos o baños en bañadera, y el posicionamiento terapéutico como el uso del Dandle Roo, que es un sistema de apoyo para el posicionamiento y contención. Así mismo son importantes las actitudes tales como acurrucar, anidar, limitar los movimientos y envolver al recién nacido. Los resultados demuestran que enfermería puede promover el sueño en los recién nacidos prematuros hospitalizados en la UCIN y reafirmar el efecto predominante que tienen sus cuidados.
Estas intervenciones son aisladas si se desestima el ambiente sanador, que incluye el ambiente físico de espacio, privacidad y seguridad sensorial. En estos, se debe propiciar estándares mínimos en las unidades de manera que se facilite un óptimo cuidado para el neurodesarrollo y la presencia de las familias ejerciendo un rol central en el cuidado de su hijo. Hay tendencias actuales en generar habitaciones individuales donde las familias puedan permanecer las 24 horas con su hijo. Al mismo tiempo, considerar las áreas de poco tránsito, zonas sin contacto y sin conversación, para los neonatos más inmaduros e inestables.
Las participaciones de la familia en las prácticas del cuidado promueven el desarrollo del sueño. Al estar en contacto con la madre, el prematuro se vuelve a conectar con el calor, el olfato, gusto y la voz. Shellhaas et al. han estudiado el impacto que tiene sobre el lenguaje estos espacios de privacidad en relación con los que están en habitaciones compartidas, que terminan siendo poco alentadores e impulsan la exposición al lenguaje tenue y proporcionado.16
Sin dudas, la voz de la madre cumple un papel indiscutible, ya que puede aislar a los recién nacidos de parte del impacto del ruido de la UCIN al reducir la probabilidad de que se despierten durante y justo después de los niveles de ruido más altos. Es de destacar que la exposición a la voz de la madre durante el sueño también puede ayudar a proteger a los recién nacidos del despertar después de ráfagas de ruido fuerte en el hospital.
Como respuesta para comenzar a priorizar el cuidado de protección y promoción del sueño en recién nacidos pretérmino hospitalizados, se propone un algoritmo secuencial que oriente los cuidados de enfermería con base en este aspecto. Esta guía aborda pautas a considerar antes de intervenir al RN, considerando la observación oportuna y de calidad. Esto generará respetar el estado de sueño-vigilia y aplicar en el mejor de los casos escalas establecidas.
El algoritmo propuesto para la promoción y protección del sueño consiste en los siguientes ítems: evaluar, observar, objetivos, intervenciones de promoción y protección del sueño, intervenciones generales y evaluación, considerando siempre la presencia de la familia y la educación hacia ellos (Figura 1).
Para enfermería, es importante sistematizar la secuencia anterior que orienta y ordena secuencialmente las intervenciones y cuidados de enfermería basada analógicamente en el Proceso de Atención de Enfermería (PAE), que metodológicamente valida la profesión (Tabla 2). El PAE es una herramienta, que ayuda a pensar la práctica diaria y comenzar a priorizar este tipo de cuidados específicos.

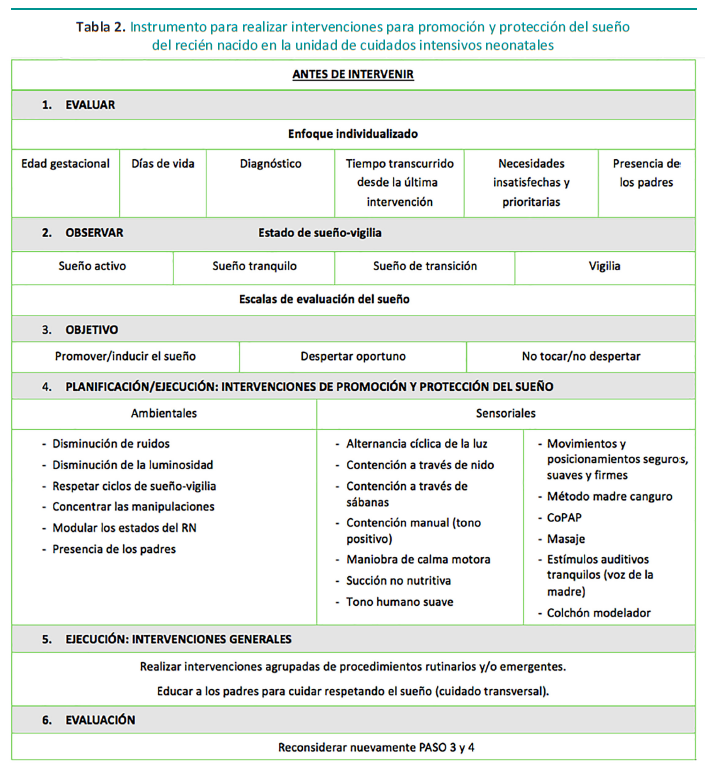
Fuente: Elaboración propia.
CONCLUSIÓN
Los cuidados de enfermería centrados en el neurodesarrollo y la familia constituyen, sin dudas, un camino primordial para el ambiente sanador dentro de la UCIN. Aquellos dirigidos a la promoción y protección del sueño deben estar presentes y orientados ante cada una de las intervenciones y estímulos del entorno. Esta priorización aporta significativamente al presente y futuro desarrollo neurológico de los neonatos hospitalizados, considerando herramientas como la observación de los estados de conducta del neonato ante acciones reversibles como lo son la manipulación no gentil, el despertar inoportuno y la estimulación ambiental inadecuada.
1. Licenciado en Enfermería. Especialista en Enfermería Neonatal. Enfermero del Hospital Artémides Zatti, Área Programa Viedma. Equipo
Técnico en la Subsecretaria de Cuidados-Enfermeros. Ministerio de Salud de la Provincia de Rio Negro. Docente del Centro Universitario
Regional Zona Atlántica y Sur, Universidad Nacional del Comahue, Viedma, Rio Negro, Argentina. ORCID: 0009-0006-6199-7678
Correspondencia: llanqueleoantonio89@gmail.com
Conflicto de intereses: Ninguno que declarar.
Recibido: 1 de diciembre de 2024
Aceptado: 10 de marzo de 2025
REFERENCIAS
1. Phillips R, Solomon J, Dixon L, Altimier L. Neuroprotective Infant and Family-Centered Developmental Care for the Tiniest Babies: Perspectives from Key Members of the Neonatal Intensive Care Unit Small Baby Team. Crit Care Nurs Clin North Am. 2024;36(2):167-84.
2. Colombo G, De Bon G. Strategies to protect sleep. J Matern Fetal Neonatal Med. 2011;24 Suppl 1:30-1.
3. Gogou M, Haidopoulou K, Pavlou E. Sleep and prematurity: sleep outcomes in preterm children and influencing factors. World J Pediatr. 2019;15(3):209-18.
4. Park J. Sleep Promotion for Preterm Infants in the NICU. Nurs Womens Health. 2020;24(1):24-35.
5. Bik A, Sam C, de Groot ER, Visser SSM, Wang X, Tataranno ML, et al. A scoping review of behavioral sleep stage classification methods for preterm infants. Sleep Med. 2022;90:74-82.
6. Fundación NENE/SIBEN. Protección del sueño del recién nacido hospitalizado en la unidad neonatal estrategias para promover un ambiente que favorezca el óptimo neurodesarrollo [internet]. Fundacion NENE/SIBEN; 2021. [Consulta: 25 de febrero de 2025]. Disponible en: https://www. neurologianeonatal.org/cuidados/documentos/
7. Correia A, Lourenço M. Promoção do sono em unidades de cuidados intensivos neonatais: scoping review:
Sleep promotion in neonatal intensive care units: scoping review. Enferm Glob. 2019;19(1):527-75.
8. Firmino C, Rodrigues M, Franco S, Ferreira J, Simões AR, Castro C, et al. Nursing Interventions That Promote Sleep in Preterm Newborns in the Neonatal Intensive Care Units: An Integrative Review. Int J Environ Res Public Health. 2022;19(17):10953.
9. Knauert MP, Pisani M, Redeker N, Murphy T, Araujo K, Jeon S, et al. Pilot study: an intensive care unit sleep promotion protocol. BMJ Open Respir Res. 2019;6(1):e000411.
10. Lara AVT, Barahona ADLAB, Franco SPJ, Menéndez CVV. Intervenciones no farmacológicas como coadyuvantes para prevenir o tratar el dolor neonatal. RECIMUNDO. 2022;6(2):501-7.
11. Calciolari G, Montirosso R. The sleep protection in the preterm infants. J Matern-Fetal Neonatal Med. 2011;24 Suppl 1:12-4.
12. Uchitel J, Vanhatalo S, Austin T. Early development of sleep and brain functional connectivity in term-born and preterm infants. Pediatr Res. 2022;91(4):771-86.
13. Kim S, Chae SM. Missed nursing care and its influencing factors among neonatal intensive care unit nurses in South Korea: a descriptive study. Child Health Nurs Res. 2022;28(2):142-53.
14. Hulst RY, Pillen S, Voorman JM, Rave N, Visser-Meily JMA, Verschuren O. Sleep health practices and sleep knowledge among healthcare professionals in Dutch paediatric rehabilitation. Child Care Health Dev. 2020;46(6):703-10.
15. Van Gilst D, Puchkina AV, Roelants JA, Kervezee L, Dudink J, Reiss IKM, et al. Effects of the neonatal intensive care environment on circadian health and development of preterm infants. Front Physiol. 2023;14:1243162.
16. Shellhaas RA, Burns JW, Barks JDE, Hassan F, Chervin RD. Maternal Voice and Infant Sleep in the Neonatal Intensive Care Unit. Pediatrics. 2019;144(3):e20190288.