¿Cómo se realiza la evaluación neurológica en el recién nacido y en el lactante durante el primer año de vida? Segunda parte
Lic. María Laura Serantes1
RESUMEN
Basándose en los fundamentos establecidos en la primera parte, esta segunda sección continua con la guía de examen neurológico y se adentra en una exploración más detallada de los componentes de la evaluación neurológica en neonatos. Se realizará un análisis exhaustivo de la evaluación de los pares craneales, proporcionando un cuadro para identificar posibles alteraciones que puedan indicar condiciones neurológicas subyacentes.
Además, se presentarán los hitos del desarrollo esperados en neonatos hasta el año de vida, permitiendo a los profesionales de la salud establecer una línea de base para la detección temprana de retrasos o desviaciones del desarrollo neurológico normal
Palabras clave: examen neurológico; enfermedades del sistema nervioso; parálisis cerebral; cuidados de enfermería; empatía.
ABSTRACT
Based on the foundations established in the first part, this second section continues the neurological examination guide and delves into a more detailed exploration of the components of the neurological evaluation in neonates. A comprehensive analysis of the cranial nerve assessment will be performed, providing a framework for identifying possible abnormalities that may indicate underlying neurological conditions.
In addition, the expected developmental milestones in neonates up to one year of age will be presented, allowing healthcare professionals to establish a baseline for early detection of delays or deviations from normal neurological development.
Keywords: neurologic examination; nervous system diseases; cerebral palsy; nursing care; empathy.
RESUMO
Dando continuidade aos fundamentos apresentados na primeira parte, esta segunda seção aprofunda a orientação sobre o exame neurológico e explora com mais detalhes os componentes da avaliação neurológica em recém-nascidos. Será feita uma análise criteriosa da avaliação dos pares cranianos, oferecendo um referencial para identificar possíveis alterações que possam sugerir condições neurológicas subjacentes.
Além disso, serão abordados os marcos do desenvolvimento esperados nos primeiros 12 meses de vida, auxiliando os profissionais de saúde a estabelecer uma base para a identificação precoce de atrasos ou desvios no desenvolvimento neurológico.
Palavras-chave: exame neurológico; doenças do sistema nervoso; paralisia cerebral; cuidados de enfermagem; empatia.
doi: https://doi.org/10.61481/Rev.enferm.neonatal.n47.04
Cómo citar: Serantes ML. ¿Cómo se realiza la valoración evaluación neurológica en el recién nacido y en el lactante durante el primer año de vida? Segunda parte. Rev Enferm Neonatal. 2025:47:38-47.
INTRODUCCIÓN
La evaluación neurológica en el recién nacido (RN) constituye un pilar fundamental en la atención neonatal, ya que permite identificar tempranamente alteraciones del sistema nervioso central que puedan impactar significativamente en el desarrollo neurocognitivo. En esta segunda parte, se profundizarán aspectos clave de esta evaluación, centrándola en la exploración detallada de los pares craneales y en el seguimiento de los hitos del desarrollo psicomotor.
La evaluación de los pares craneales brinda información valiosa sobre la integridad funcional de las vías nerviosas que emergen directamente del encéfalo, permitiendo detectar posibles lesiones o disfunciones a nivel central o periférico.
Por otro lado, el seguimiento de los hitos del desarrollo permite comparar el progreso del niño con los estándares esperados para su edad gestacional y detectar posibles retrasos o desviaciones que requieran una intervención temprana.
Se explorará en detalle las técnicas de evaluación de cada par craneal, así como las alteraciones más comunes asociadas a su disfunción (Figura 1). Además, se presentará una revisión exhaustiva de los hitos del desarrollo psicomotor, desde el nacimiento hasta el primer año de vida, y se discutirán los factores que pueden influir en su adquisición.
Pares craneales: ¿qué se evalúa en los pares nerviosos?
Los pares craneales, también llamados nervios craneales, son doce pares de nervios que surgen del cerebro, a nivel del encéfalo, para distribuirse a través de los agujeros de la base del cráneo a la cabeza, el cuello, el tórax y el abdomen. La función principal de los pares craneales es proveer información sobre el medio externo e interno al sistema nervioso central del neonato. Los tres nervios craneales I, II y VIII, contienen axones o nervios sensitivos. Son nervios de la cabeza y se asocian con los sentidos del olfato, la vista y la audición. Los cinco nervios craneales III, IV, VI, XI y XII, se clasifican como nervios motores porque contienen solo axones de neuronas motoras cuando abandonan el encéfalo. Los cuerpos de las neuronas motoras se hallan en núcleos dentro del encéfalo. Los axones motores que inervan los músculos esqueléticos son de dos tipos:
• Axones motores branquiales: inervan los músculos esqueléticos que se desarrollan de los arcos branquiales.
• Axones motores somáticos: inervan músculos esqueléticos que se desarrollan de las somitas cefálicas (músculos oculares y linguales).
Los cuatro nervios motores restantes, V, VII, IX y X, son nervios mixtos, contienen axones tanto de neuronas sensitivas que entran en el tronco del encéfalo como neuronas motoras que lo abandonan.1
Los RN prematuros tienen un riesgo aumentado de mortalidad y de experimentar dificultades en múltiples áreas del neurodesarrollo. Tanto en RN de término, como en prematuros y en lactantes, este tipo de evaluación se considera de alta complejidad. Se logra mediante la observación de la actividad espontánea.
I – Olfatorio: El sentido del olfato, mediado principalmente por el par craneal olfatorio, juega un papel primordial en el establecimiento del vínculo madre-hijo. La exposición neonatal al aroma de la leche materna activa de manera directa las neuronas olfatorias, desencadenando una respuesta neurobiológica que promueve la búsqueda del seno materno. Este mecanismo olfativo, altamente especializado, subyace a la capacidad innata del neonato de reconocer y preferir el olor de su madre, fortaleciendo así el vínculo afectivo.1,2
II – Óptico: El desarrollo visual en los recién nacidos es un proceso dinámico y complejo que se inicia en el útero materno y continúa durante los primeros años de vida. Al nacer, presenta una visión limitada, con capacidad para fijar la mirada en objetos cercanos y seguir movimientos lentos. Sin embargo, su percepción visual es borrosa y su capacidad para distinguir colores es limitada. La evaluación oftalmológica detecta posibles alteraciones oculares congénitas que puedan afectar el desarrollo visual. Entre las pruebas más comunes se encuentran el reflejo rojo, que permite evaluar la transparencia de los medios oculares, y el seguimiento ocular, que evalúa la capacidad del neonato para seguir un objeto en movimiento.
Además, se evalúa la fijación de la mirada y la presencia de nistagmus o movimientos oculares involuntarios. Las alteraciones en la evaluación visual pueden indicar la presencia de patologías oculares como cataratas, glaucoma o retinopatía del prematuro. Estas condiciones, si no se diagnostican y tratan a tiempo, pueden ocasionar una disminución de la agudeza visual y otras alteraciones visuales que pueden afectar significativamente el desarrollo neurovisual del neonato.1,2
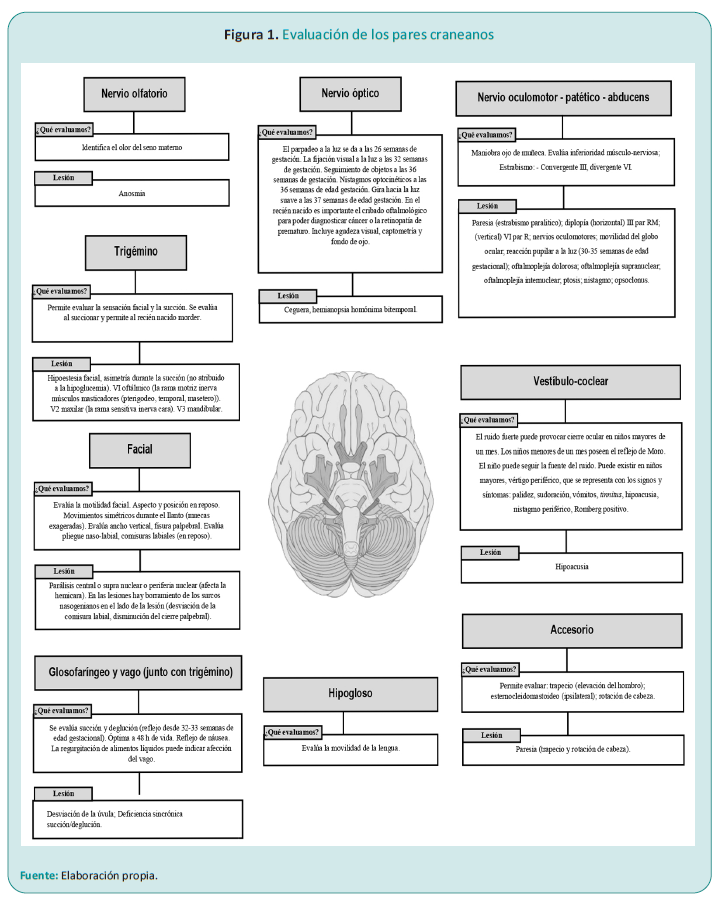
III, IV, VI – Movimientos oculares: Las funciones oculomotoras están dadas por los pares craneales III (ocular común), IV (patético) y VI (oculomotor externo) y sus interconexiones con el tallo cerebral. En una proporción significativa de neonatos prematuros y, en menor medida en RN a término, se observa una ligera desviación ocular durante el reposo, con una desviación de aproximadamente 1 a 2 milímetros entre ambos ojos. Tan temprano como a las 25 semanas de gestación aparecen los movimientos oculares con la maniobra de reflejo oculocefalogiro. A la semana 30 de gestación aparece la desviación ocular ipsilateral frente al estímulo con agua fría en el oído. Los movimientos de mirada conjugada usados en el seguimiento de los objetos en el RN a término son espasmódicos; solo hacia el tercer mes de vida se tornan suaves y continuos. Movimientos oculares anormales persistentes en un neonato con factores de riesgo neurológicos deben alertar sobre convulsiones. El nistagmus de inicio desde el nacimiento o los primeros días de vida sugiere el diagnóstico de nistagmus congénito.1,2
V – Trigémino. Sensibilidad facial y musculatura masticatoria: La sensibilidad facial dada por el V par craneal o trigémino, se examina mejor con un alfiler. Las muecas obtenidas con el estímulo inician en el lado estimulado de la cara, sin embargo, si el neonato presenta parálisis facial, esta respuesta estará alterada y no se debe atribuir a lesiones del núcleo ni del nervio trigémino. La evaluación de los músculos pterigoideos y masetero se realiza observando las características de la succión y de la mordida sobre el dedo del examinador.1,2
VII – Facial. Expresión y movimientos faciales: Los puntos que se deben evaluar son la posición de la cara en reposo, el inicio del movimiento, la amplitud y la simetría de los movimientos faciales espontáneos y provocados. Con el RN en reposo se deben observar los movimientos palpebrales, el pliegue nasolabial y las comisuras labiales. Las alteraciones sutiles pueden no observarse durante el llanto, pero sí durante el inicio de los movimientos espontáneos. Las lesiones a nivel central respetan la parte superior de la cara y pueden asociarse a otros déficits como hemiparesia y convulsiones. Las alteraciones de la movilidad facial pueden ubicarse a nivel cerebral, nuclear, nervio craneal, unión neuromuscular y músculo.1,2
VIII – Auditivo: El octavo par craneal, estatoacústico o vestibulococlear, a través de sus conexiones con el tallo cerebral y la corteza, permite la función auditiva. Alrededor de la semana 28, el feto responde con sobresalto y parpadeo; mientras el neonato madura aparecen otras respuestas frente al estímulo auditivo como son cambios en la actividad motora, en el patrón respiratorio, apertura de la boca y ocular, lo que evidencia la presencia de alguna función auditiva. Durante la evaluación auditiva el neonato no debe estar agitado ni hambriento y se debe asegurar que los canales auditivos no estén obstruidos por vérnix. Si se identifica al examen físico una alteración persistente de la respuesta auditiva se requerirán pruebas adicionales como potenciales evocados auditivos y emisiones otoacústicas.1,2
V, VII, IX, X, XII – Succión y deglución: La succión requiere la función de los pares craneales V (trigémino), VII (facial) y XII (hipogloso) y la deglución los pares IX (glosofaríngeo) y X (vago). El proceso de alimentación necesita la acción concertada de los procesos de succión, deglución y respiración. La succión y la deglución inician su coordinación para la alimentación oral desde la semana 28, sin embargo, a esta edad es un proceso difícil y riesgoso. Recién en la semana 34 de gestación, el neonato prematuro es capaz de mantener una coordinación succión-deglución eficiente para la alimentación. Por otra parte, en los RN a término sanos la coordinación succión-deglución puede no ser óptima en las primeras 48 horas de vida. El reflejo nauseoso, dado por los pares craneales IX y X debe evaluarse en este contexto. Un bajalenguas pequeño o un aplicador de algodón se pueden usar para evaluar el reflejo, observándose una contracción del paladar blando, con movimientos hacia arriba de la úvula y los músculos faríngeos posteriores. La observación de fasciculaciones en la lengua es útil para sospechar enfermedad de neurona motora. Las alteraciones en el patrón de succión-deglución pueden ser secundarias a etiologías neurológicas u obedecer a otras alteraciones como el caso de la secuencia de Pierre Robin o las fistulas traqueoesofágicas.1,2
XI – Espinal o accesorio: La función del músculo esternocleidomastoideo está mediada por el XI par craneal o espinal. La función del mismo es flexionar y rotar la cabeza al lado opuesto, por lo que su evaluación es difícil en el RN. Una maniobra útil en el RN es extender la cabeza delicadamente en posición supina y observar la rotación pasiva de la cabeza, que revela la configuración y masa muscular del esternocleidomastoideo.1,2
HITOS MADURATIVOS
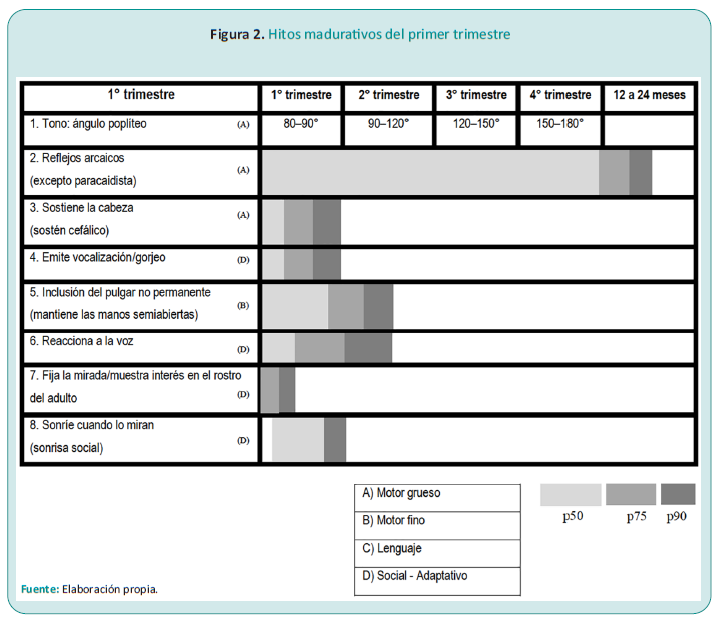
Los hitos del desarrollo son logros específicos que un neonato o lactante alcanza en momentos determinados de su crecimiento. Estos hitos, que son como pequeñas metas a alcanzar, representan la culminación de procesos de maduración neurológica y reflejan la interacción entre factores genéticos y ambientales. Son indicadores clave del progreso del niño y sirven como referencia para evaluar su crecimiento y desarrollo normal.
La maduración psicomotriz del neonato se cumple siguiendo cuatro ejes directrices: cefálico-caudal, proximal-distal, reflejo-cortical e involuntario-voluntario.
Los dos primeros marcan el sentido de la mielinización del tracto corticoespinal o piramidal, que es el que determina el movimiento voluntario de todos los vertebrados. Este proceso se inicia en el nacimiento y se completa durante el primer año de vida. Sus hitos relevantes son el sostén cefálico al tercer mes y la sedestación independiente al sexto. Durante el tercer trimestre, los plexos braquial y lumbosacro se mielinizan progresivamente, de dirección proximal a distal. Esto posibilita el gateo a los nueve meses y la bipedestación a los diez. Al año, la mielinización del haz piramidal se habrá completado, lo que permitirá la aparición de la pinza digital superior u oposición índice-pulgar, y la deambulación voluntaria e independiente.3
Con respecto al tercer eje directriz, el RN se encuentra regido por reflejos arcaicos de origen subcortical; la mayoría desaparecerán al terminar el primer trimestre de vida. Los otros, se extinguirán durante el resto del primer año. El resultado de esta modificación es el pasaje del movimiento involuntario al voluntario.
A continuación, se dará paso a la descripción de la tabla de desarrollo de Haizea-Llevant abarcando el periodo del lactante de dos meses hasta el primer año de vida.
La misma, consiste en 4 áreas: sociabilidad, lenguaje, manipulación y postural con diferentes pruebas para cada una de ellas.
Los colores representativos en la tabla abarcan el gris claro haciendo referencia al 50 % de los lactantes, gris medio que refiere al 75 % de los lactantes (p75), y el gris oscuro, haciendo referencia al 90 % de los lactantes que ya hacen la acción estudiada (p90).
El orden correcto de evaluación de la tabla se considera de izquierda a derecha y de arriba hacia abajo. El objetivo del uso de esta herramienta es determinar si el lactante presenta falta de adquisición de dichos elementos, en todas o algunas de las áreas, así como los signos de alerta para determinar la necesidad de otros estudios diagnósticos.3
Maduración normal del primer año de vida
El lactante del primer trimestre
A partir del segundo mes, el lactante comienza a sonreír voluntariamente, como respuesta a la aproximación del rostro humano, y también involuntariamente mientras duerme. Aparece su primera expresión: el “ajó”. A los tres meses empieza a visualizar caras. Durante el tercer mes, adquirirá su primer gran hito motor: el sostén cefálico y comenzará a ver el mundo en posición vertical (Figura 2).
Los reflejos arcaicos son reacciones automáticas desencadenadas por estímulos que impresionan diversos receptores. Muchos de ellos se producen por estímulos aplicados sobre zonas cutáneas o reflejos superficiales, y otros responden a cambios del tono muscular o reflejos posturales.3-5
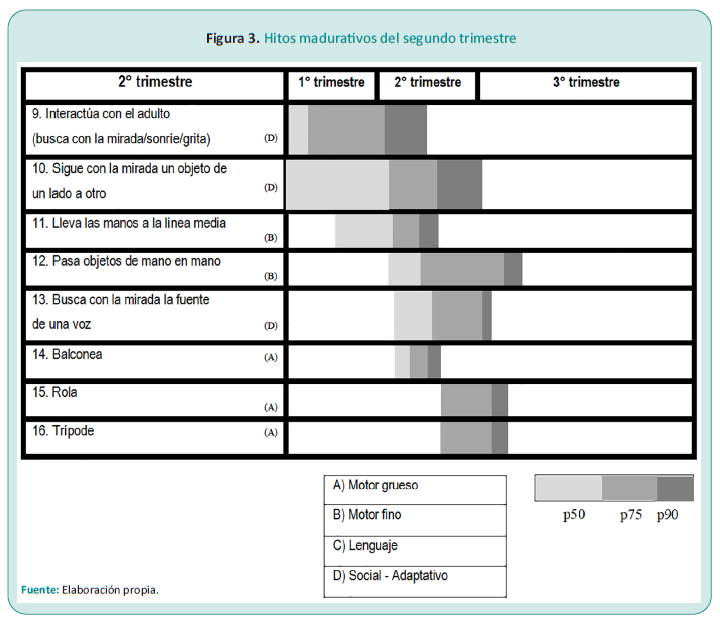
El lactante del segundo trimestre
El lactante apoya los antebrazos y despega el tórax. De ese modo, adquiere una nueva postura: el balconeo. Al quinto mes, conseguirá pasar de acostado boca arriba a boca abajo y viceversa. Es un nuevo hito motor, el rolar.
Con respecto a la prensión, durante la primera mitad del trimestre utiliza el borde externo de la mano, especialmente los dedos meñiques y anular, para después usar todos los dedos, lo cual le permite tomar objetos medianos, a mano llena, con un movimiento de barrido como de rastrillo o de pala de crupier (Figura 3).
Por otra parte, la pérdida de la marcha automática hace que el lactante del segundo trimestre pase, alrededor del quinto mes, por un período conocido como astasia-abasia. Durante este, si se lo toma con ambas manos por el tórax, a la altura de las axilas, y se intenta apoyar las plantas de sus pies sobre un plano horizontal, el lactante flexiona los miembros y los mantiene así, actitud que repetirá durante dos meses, y luego cesará con el apoyo de los pies, para iniciar la marcha voluntaria. Durante este trimestre, aumentará el tono de sus músculos paravertebrales, hasta pasar a tener una fuerte curvatura lumbar durante el cuarto mes, a la rectificación del tronco hacia la finalización del trimestre. Requiere el apoyo de las dos manos para su sedestación inicial (trípode bimanual) y luego, solo una de las manos (trípode monomanual). Recién al terminar el trimestre o al iniciar el siguiente, conseguirá sentarse sin apoyo y tener sus manos libres para investigar los objetos, pasándolos de una a otra mano cuantas veces quiera.
Entre el cuarto y el sexto mes, el lactante tiene nuevas manifestaciones del lenguaje: gorjeos, sonidos guturales y carcajadas. A medida que transcurra el tercer trimestre aparecerán los sonidos más ascendentes, como las vocalizaciones laríngeas. En el próximo trimestre, agregara el “ta-ta” y el “da-da” (linguales), y en el cuarto, el “ma-ma”, “pa-pa” (labiales), respetando la secuencia madurativa directriz de proximal a distal.
El lactante de cuatro meses fija la mirada sobre un objeto, mantiene su atención sobre él, pero sigue su trayecto con un movimiento rápido de la cabeza (mirada sacádica). Comienza a detectar el color: primero el amarillo, luego el rojo y por último el azul, y la visión del detalle mejora.3-5
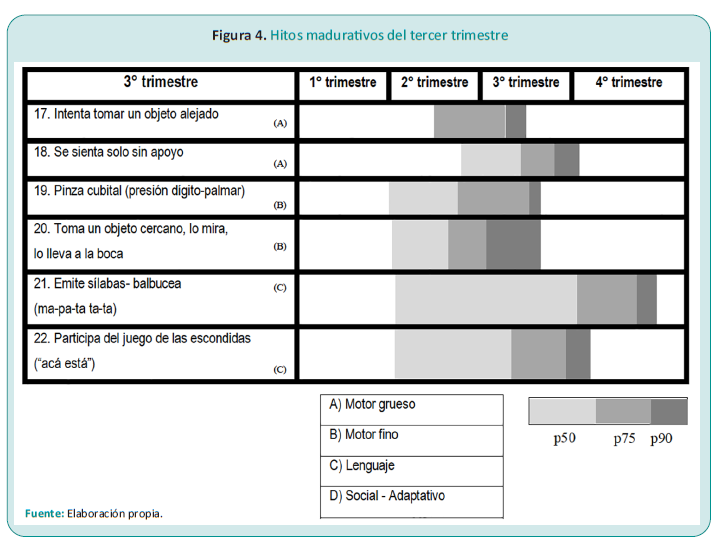
El lactante del tercer trimestre
En esta etapa, el lactante comenzara a tomar objetos cada vez más pequeños, usando especialmente el dedo índice y el pulgar, ubicándolos en el mismo plano y moviéndolos como si fuera una llave francesa: es la pinza digital inferior.
Puede pasar a estar acostado boca arriba y volver a la posición anterior; practicará estos movimientos día a día hasta lograrlos sin dificultad (Figura 4).
Su tono muscular ha disminuido. Esto le permite comenzar a conocer sus miembros inferiores y pies con las manos, recorrerlos e incorporarlos a su esquema corporal.
A los siete meses se presenta el único reflejo que se instala para siempre: el paracaidismo. Se trata de una compleja sinergia que intenta preservar la cabeza de los golpes.
Lentamente, adoptará una nueva posición, la posición de oso o en cuatro patas, que lo llevará hacia su próximo progreso motor grueso: el gateo.
Comienza a conversar, primero con el silabeo lingual y luego con el silabeo labial.3-5
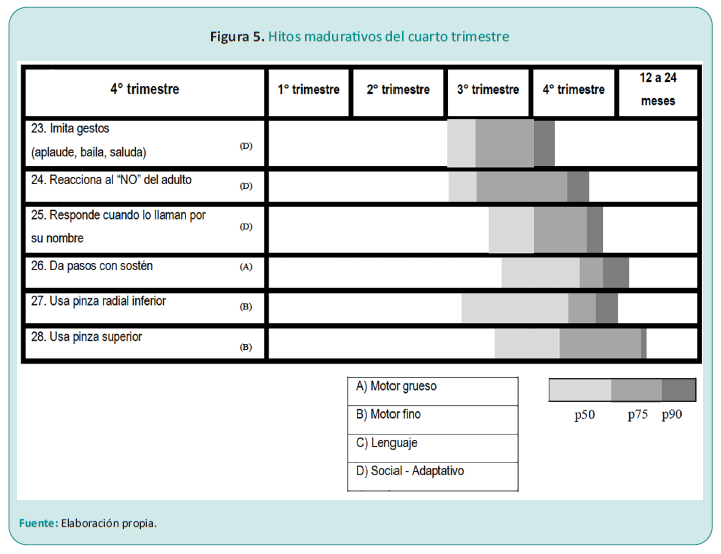
El lactante de cuarto trimestre
En esta etapa, el lactante comienza a diferenciar entre una cara familiar y una desconocida. Llora cuando se aproxima un extraño. Acostado boca arriba y desnudo, puede llevar los pies a la boca.
Puede darse vuelta de decúbito dorsal a ventral y viceversa, pasar de acostado a sentado y de ahí inclinar su tronco hacia adelante hasta alcanzar un juguete distante, y también es capaz de desplazarse a voluntad, arrastrándose o gateando (sentado o en cuatro patas).
Además, logra la bipedestación con apoyo (Figura 5).
Alternara con el gateo, para volver a intentarlo las veces necesarias hasta lograr sus primeras bipedestaciones sin apoyo, y más tarde iniciar la deambulación.
La marcha independiente la logrará muy cerca del primer año de vida.
Entre los 10 y 12 meses, practica el “tomar-soltar”.
Tiene connotaciones psicológicas y sociales. Soltar no significa “dar”, pero es la etapa previa.
También se concreta la etapa del tirador, donde arroja los objetos y el adulto los recoge. Simultáneamente el lactante comienza con los juegos de imitación, imitar, aprende a saludar, a hacer movimientos con sus manos, aplaudir y dar besos. En la maduración significa interesarse por el otro y desarrollar la empatía.
Logra llevar la comida a la boca y comer.
Aprende a decir no con la cabeza, cuando no quiere comer más.3-5
CONCLUSIÓN
Es indispensable como profesional de enfermería entrenarse para realizar una evaluación neurológica minuciosa, rápida y eficaz, persiguiendo la excelencia en habilidades y destreza, creando una comunicación efectiva entre el equipo médico de neonatología y el equipo prenatal para unificar cuidados.
La evaluación neurológica en recién nacidos y lactantes es un proceso dinámico, en el cual se examina y evalúa al neonato de manera holística, respetando un orden, siguiendo una secuencia de pasos que permite determinar si el neonato se encuentra óptimo o tiene alguna alteración. Mientras más rápido se la detecte, más oportunidades va a tener el recién nacido o lactante de recuperarse.
La comunicación con los padres del neonato o lactante durante la internación y en el control de consultorio debe estar constituida por empatía, respeto, escucha activa y lenguaje de fácil entendimiento, ofreciendo un soporte integral en momentos de alta emotividad. Está en uno mismo aprender a interpretar las conductas, para optimizar los cuidados incentivando la presencia, vigilancia y sensibilidad.
AGRADECIMIENTOS
A la Mg. Guillermina N. Chattás por su valiosa revisión y sus sugerencias. Sus comentarios han enriquecido considerablemente este trabajo.
1. Licenciada en Enfermería. Enfermera asistencial del Servicio de Cirugía Cardiovascular Pediátrica, Hospital de Niños Ricardo Gutiérrez.
ORCID: ID 0009-0000-2406-1332
Correspondencia: serantesml16@gmail.com
Conflicto de intereses: Ninguno que declarar.
Recibido: 2 de febrero de 2024
Aceptado: 28 de enero de 2025
REFERENCIAS
1. Tortora GJ, Derrickson B. Principios de anatomía y fisiología. 15ª ed. México: McGraw-Hill Education; 2018. P. 556-571.
2. Duat Rodríguez A. Exploración neurológica. En: AEPap (ed.). Congreso de Actualización Pediatría 2020. Madrid: Lúa Ediciones 3.0; 2020. p. 523-532. [Consulta: 4 de febrero de 2025]. Disponible en: https://www.aepap.org/sites/default/files/documento/archivos-adjuntos/congreso2020/523-532_exploracion_neurologica.pdf
3. Medina Alva M del P, Caro Kahn I, Muñoz Huerta P, Leyva Sánchez J, Moreno Calixto J, Vega Sánchez SM. Neurodesarrollo infantil: características normales y signos de alarma en el niño menor de cinco años. Rev Peru Med Exp Salud Pública. 2015;32(3):565.
4 . Sánchez-Solereta MJ. Evaluación del desarrollo psicomotor hasta los 3 años de niños españoles concebidos por técnicas de reproducción asistida (FIV/ICSI): estudio prospectivo de cohorte controlado. An Pediatr(Barc). 2020;92(4):200-207.
5. Comité de Crecimiento y Desarrollo. Guía para el seguimiento del desarrollo infantil en la práctica pediátrica. Arch Argent Pediatr. 2017;115 Supl 3:s53-s62.